Page 85 - 南京医科大学自然科学版第1期
P. 85
第41卷第1期 赵佳琳,曹 希,彭 理,等. 系统性炎症相关指标与乳腺癌临床病理及预后的相关性分析[J].
2021年1月 南京医科大学学报(自然科学版),2021,41(01):074-081,113 · 79 ·
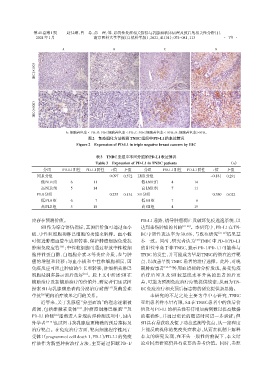
A B C D
( ×150 )
IHC
( ×300 )
IHC
A:细胞着色率<1%;B:1%≤细胞着色率<5%;C:5%≤细胞着色率<10%;D:细胞着色率≥10%。
图2 免疫组化方法检测TNBC组织中PD⁃L1的表达情况
Figure 2 Expression of PD⁃L1 in triple negative breast cancers by IHC
表3 TNBC亚组中不同分组的PD⁃L1表达情况
Table 3 Expression of PD⁃L1 in TNBC patients (n)
分组 PD⁃L1阳性 PD⁃L1阴性 r值 P值 分组 PD⁃L1阳性 PD⁃L1阴性 r值 P值
NLR分组 0.097 0.572 LMR分组 -0.181 0.291
低NLR组 6 11 低LMR组 4 14
高NLR组 5 14 高LMR组 7 11
PLR分组 0.255 0.134 SII分组 0.380 0.022
低PLR组 6 07 低SII组 7 06
高PLR组 5 18 高SII组 4 19
应存在预测价值。 PD⁃L1通路,诱导肿瘤凋亡及破坏免疫逃逸系统,以
SII作为综合评估指标,其预后价值可通过血小 达到杀伤肿瘤的目的 [19-20] 。本研究中,PD⁃L1在TN⁃
板、中性粒细胞和淋巴细胞的功能来解释。血小板 BC 中阳性表达率为 30.6%,与既往研究 [21-22] 结果基
可促进肿瘤血管生成和转移,保护肿瘤细胞免受抗 本一致。同时,研究者认为 [23] TNBC 中 PD⁃1/PD⁃L1
肿瘤免疫应答 [26] ;中性粒细胞可通过释放中性粒细 的阳性率高于非 TNBC,提示 PD⁃1/PD⁃L1 可能参与
胞弹性蛋白酶、白细胞介素⁃8 等炎症介质,参与肿 TNBC的发生,并可能成为早期TNBC的潜在治疗靶
瘤的增殖和转移;与血小板和中性粒细胞相反,因 点,以改善早期TNBC 患者的治疗选择。此外,对晚
免疫反应可阻止肿瘤的生长和转移,肿瘤相关淋巴 期肿瘤患者 [24-25] 外周血指标的分析发现,接受免疫
细胞浸润多提示预后良好 [10] 。除上文中所述 SII 在 治疗后 NLR 及 SII 较基线水平升高的患者预后更
辅助治疗及新辅助治疗的价值外,研究者们还试图 差,可能为预测免疫治疗疗效提供线索;从而为TN⁃
探索 SII 与乳腺癌患者内分泌治疗耐药 [27] 及曲妥珠 BC免疫治疗相关预后标志物的研究提供新思路。
单抗 靶向治疗效果之间的关系。 本研究的不足之处主要为单中心研究,TNBC
[28]
近年来,关于乳腺癌“分型而治”的理念逐渐被 亚组患者样本量有限,SII 在TNBC 患者中的预后价
强调,包括雄激素受体 [14] 、肿瘤浸润淋巴细胞 [15] 及 值及与PD⁃L1的相关性有待增加病例数以提高数据
PD⁃L1 检测 [16] 逐渐进入常规病理检测选项中,国内 的准确性,并通过更长的随访时间进一步验证;但
外学者 [17⁃18] 也试图寻找乳腺癌更精确的预后指标及 SII具有易获取及便于动态监测等优点,从一定程度
治疗靶点。在免疫治疗方面,靶向细胞程序性死亡 上能反映机体的免疫炎症状态,从而在机制上解释
受体1(programmed cell death 1,PD⁃1)/PD⁃L1的免疫 本文的研究发现,在不失一般性的前提下,本文结
疗法作为新型肿瘤治疗方法,主要通过阻断 PD⁃1/ 论对同类研究仍具有重要的参考价值。同时,参照