Page 22 - 《南京医科大学学报》2026年第1期
P. 22
第46卷第1期
· 16 · 南 京 医 科 大 学 学 报 2026年1月
状腺原氨酸(free triiodothyronine,FT3)、游离甲状腺 (decision curve analysis,DCA)计算模型的净收益;
素(free thyroxine,FT4)、促甲状腺激素(thyroid⁃stim⁃ 使用 Bootstrap 法重复抽样 1 000 次进行内部验证。
ulating hormone,TSH)、甲 状 腺 过 氧 化 物 酶 抗 体 P < 0.05为差异有统计学意义。
(thyroid peroxidase antibody,TPOAb)、甲状腺球蛋白
2 结 果
抗体(thyroglobulin antibody,TgAb);肿瘤标志物包
括 血 清 CT、癌 胚 抗 原(carcinoembryonic antigen, 2.1 临床基本资料的比较分析
CEA)。此外,甲状腺超声包括结节数量、结节最大 本研究的两组患者年龄差异无统计学意义(P=
径、位置、形态、边缘、血流信号等特征,超声报告由 0.635),而性别差异具有统计学意义(P=0.001,表
2名高年资的影像科医师评估。 1)。此外,在超声学参数的比较分析中,两组患者
1.3 统计学方法 在结节形态是否规则以及结节边缘是否光整之间
使用 SPSS 26.0 和 R 4.4.1 进行数据分析,分类 存在显著差异(P < 0.001,表1)。
变量以例数(百分比)[n(%)]表示,连续变量经过正 2.2 实验室指标的比较分析
态检验呈正态分布的资料以均值±标准差(x ± s)表 转移组和非转移组患者临床检验数据的比较
示,非正态分布的资料用中位数(四分位数)[M(P25, 分析结果如表2所示。Mann⁃Whitney U检验结果显
P75)]表示。分类变量采用χ 检验进行比较,连续变 示,转移组患者的 CEA(P=0.006)、CT(P < 0.001)水
2
量用独立样本t检验或Mann⁃Whitney U检验进行比 平均显著高于非转移组,其他实验室参数的比较,
较;先进行单因素Logistic 回归分析,将P < 0.1的变 尚未发现差异具有统计学意义。
量纳入多因素 Logistic 回归模型,采用逐步回归法 2.3 Logistic回归分析
(后退法,剔除标准为P > 0.05)筛选独立危险因素; 将单因素分析中具有统计学差异的指标(性
绘制模型中预测变量的列线图,通过受试者工作特 别、结节形态、结节边缘、血清 CT 及 CEA)全部纳入
征(receiver operating characteristic,ROC)曲线、校准 多因素 Logistic 回归分析。为筛选独立危险因素并
曲线评估模型的区分度、校准度,决策曲线分析 优化模型,采用向后逐步回归法进行变量筛选(变
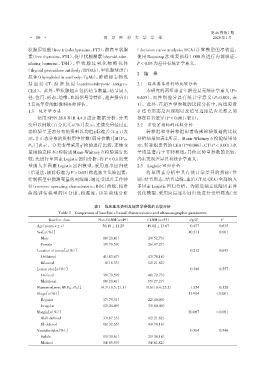
表1 临床基本资料及超声学参数的比较分析
Table 1 Comparison of baseline clinical characteristics and ultrasonographic parameters
Baseline data Non⁃CLNM(n=49) CLNM(n=55) t/χ/Z 2 P
Age(years,x ± s) 50.18 ± 11.25 49.02 ± 13.67 0.477 0.635
Sex[n(%)] 10.211 0.001
Male 10(20.41)00 29(52.73)00
Female 39(79.59)00 26(47.27)00
Location of tumor[n(%)] 0.212 0.645
Unilateral 41(83.67)00 43(78.18)00
Bilateral 8(16.33)0 12(21.82)00
Lesion area[n(%)] 0.346 0.557
Unifocal 39(79.59)00 40(72.73)00
Multifocal 10(20.41)00 15(27.27)00
Maxtumor[mm,M(P25,P75)] 14.7(10.5,21.1) 19.6(10.4,23.2) 1.524 0.128
Shape[n(%)] 11.904 < 0.001
Regular 37(75.51)00 22(40.00)00
Irregular 12(24.49)00 33(60.00)00
Margin[n(%)] 20.067 < 0.001
Well⁃defined 33(67.35)00 12(21.82)00
Ill⁃defined 16(32.65)00 43(78.18)00
Vascularity[n(%)] 0.364 0.546
Subtle 15(30.61)00 21(38.18)00
Marked 34(69.39)00 34(61.82)00