Page 67 - 南京医科大学学报自然科学版
P. 67
第42卷第2期 姜 薇,季 慧,谢奇君,等. 探讨拮抗剂方案中卵泡期低水平促黄体生成素对累计活产率的影响[J].
2022年2月 南京医科大学学报(自然科学版),2022,42(02):211-215 ·213 ·
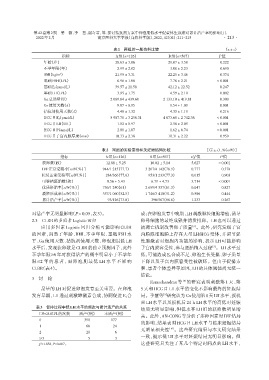
表1 两组的一般资料比较 (x ± s)
指标 A组(n=126) B组(n=567) P值
年龄(岁) 28.63 ± 3.860 29.07 ± 3.580 0.222
不孕年限(年) 2.99 ± 2.02 3.08 ± 2.23 0.690
BMI(kg/m) 21.95 ± 3.310 22.25 ± 3.460 0.374
2
基础FSH(U/L) 6.96 ± 1.68 7.76 ± 2.21 <0.001
基础E2 (pmol/L) 39.57 ± 21.58 42.12 ± 22.52 0.247
基础LH(U/L) 3.95 ± 1.75 4.59 ± 2.10 0.002
Gn总剂量(U) 2 089.84 ± 439.680 2 133.10 ± 419.810 0.300
Gn使用天数(d) 9.87 ± 0.95 9.54 ± 1.09 0.001
拮抗剂使用天数(d) 4.48 ± 1.32 4.33 ± 1.15 0.216
HCG日E2 (pmol/L) 5 987.70 ± 3 256.31 4 673.68 ± 2 742.36 <0.001
HCG日LH(U/L) 1.02 ± 0.97 2.56 ± 2.05 <0.001
HCG日P(nmol/L) 2.00 ± 1.07 1.62 ± 0.74 <0.001
HCG日子宫内膜厚度(mm) 10.33 ± 2.380 10.31 ± 2.220 0.959
表2 两组的实验室指标及妊娠结局比较 [(x ± s),%(n/N)]
指标 A组(n=126) B组(n=567) t/χ 值 P值
2
获卵数(枚) 12.88 ± 5.25 10.02 ± 5.14 5.627 <0.001
IVF正常受精率[n/N(%)] 944/1 215(77.7) 3 267/4 142(78.9) 0.777 0.378
ICSI正常受精率[n/N(%)] 284/366(77.6) 953/1 233(77.3) 0.015 0.903
可移植胚胎数(枚) 8.56 ± 5.43 6.79 ± 4.73 3.714 <0.001
优质胚胎率[n/N(%)] 756/1 240(61)0. 2 659/4 337(61.3) 0.047 0.827
囊胚形成率[n/N(%)] 557/1 060(52.5) 1 746/3 410(51.2) 0.586 0.444
累计活产率[n/N(%)] 93/126(73.8) 390/567(68.8) 1.233 0.267
对活产率无明显影响(P>0.05,表3)。 成;在卵泡发育中晚期,LH刺激颗粒细胞增殖,诱导
2.3 CLBR的多因素Logistic回归 卵母细胞的最终成熟并诱发排卵。LH 也可以通过
[6]
应用多因素 Logistic 回归分析可能影响 CLBR 抗凋亡机制改善卵子质量 。此外,研究发现子宫
的因素,调整了年龄、BMI、不孕年限、基础 FSH 水 内膜腺细胞膜上存在大量 LH/HCG 受体,并调节促
平、Gn 使用天数、拮抗剂使用天数、卵泡期最低 LH 性腺激素对细胞内功能的影响,提示 LH 可能影响
水平后,发现获卵数是CLBR的独立预测因子,此外 子宫内膜容受性,参与胚胎植入过程 。LH水平过
[7]
不孕年限≥6 年时获得活产的概率明显小于不孕年 低,可能造成E2合成不足、卵泡生长受损、卵子质量
限≤2 年的患者,而卵泡期最低 LH 水平不影响 下降以及子宫内膜容受性被破坏。但由于促排方
CLBR(表4)。 案、患者个体差异等原因,LH 的具体阈值尚无统一
结论。
3 讨 论
[8]
Ramachandran 等 的研究表明刺激第 1 天、第
足量的LH对促进卵泡发育至关重要。在卵泡 5 天和 HCG 日 LH 水平的变化不影响最终的妊娠结
[9]
发育早期,LH通过刺激雄激素合成,协同促进E2合 局。季慧等 研究认为Gn使用第8天LH水平、扳机
日 LH 水平以及扳机后 24 h LH 水平的高低对妊娠
表3 促排过程中低LH水平的频次与累计活产的关系
结局无明显影响,但低水平 LH 组的获卵数明显增
LH≤0.8U/L的次数 活产(例) 未活产(例)
高。此外,AN⁃CONG等分析了多种因素对IVF结局
0 390 177
的影响,结果表明 HCG 日 LH 水平与临床妊娠结局
1 068 024
无明显相关性 [10] 。这些研究结果与本文研究结果
2 020 006
一致,提示低 LH 水平对妊娠结局无明显影响。但
≥3 005 003
χ =1.838,P=0.607。 这些研究只关注了某几个特定时间点的 LH 水平,
2