Page 47 - 南京医科大学自然版
P. 47
第44卷第7期 王祎洁,徐汉文,张文琼,等. 新诊断2型糖尿病患者亚临床颈动脉粥样硬化的影响因素及综
2024年7月 合治疗后的转归情况[J]. 南京医科大学学报(自然科学版),2024,44(7):927-933 ·931 ·
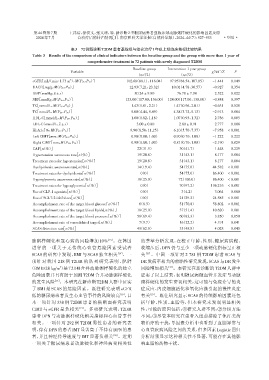
表3 72例新诊断T2DM患者基线组与综合治疗1年以上组临床指标比较结果
Table 3 Results of the comparison of clinical indicators between the baseline group and the group with more than 1 year of
comprehensive treatment in 72 patients with newly diagnosed T2DM
Baseline group Intervention 1 year group
2
Variable χ /t/t’/Z P
(n=72) (n=72)
eGFR[mL/(min·1.73 m ),M(P25,P75)] 102.68(88.11,116.04) 97.95(88.54,107.05) -1.441 0.149
2
UACR[mg/g,M(P25,P75)] 12.93(7.21,23.32) 10.01(4.78,30.57) -0.927 0.354
DBP(mmHg,x ± s) 80.24 ± 9.80 76.78 ± 7.98 2.322 0.022
SBP[mmHg,M(P25,P75)] 123.00(117.00,136.00) 124.00(117.00,130.00) -0.848 0.397
TG[mmol/L,M(P25,P75)] 1.43(1.01,2.21) 1.47(0.96,2.01) -0.631 0.528
TC[mmol/L,M(P25,P75)] 5.00(4.44,5.49) 4.38(3.72,5.13) -2.913 0.004
HDL⁃C[mmol/L,M(P25,P75)] 1.00(0.82,1.18) 1.07(0.95,1.32) -2.786 0.005
LDL⁃C(mmol/L,x ± s) 03.00 ± 0.80 02.60 ± 0.91 2.777 0.006
HbA1c[%,M(P25,P75)] 9.90(8.50,11.25) 6.10(5.70,7.37) -7.958 < 0.001
Left CIMT[mm,M(P25,P75)] 0.90(0.80,1.00) 0.90(0.70,1.00) -1.222 0.222
Right CIMT[mm,M(P25,P75)] 0.90(0.80,1.00) 0.81(0.70,1.00) -2.190 0.029
CAP[n(%)] 22(31.9) 30(41.7) 1.448 0.229
Hypertension awareness rate[n(%)] 15(20.8) 31(43.1) 8.177 0.004
Treatment rates for hypertension[n(%)] 15(20.8) 31(43.1) 8.177 0.004
Dyslipidemia awareness rate[n(%)] 14(19.4) 54(75.0) 44.582 < 0.001
Treatment rates for dyslipidemia[n(%)] 0(0) 54(75.0) 86.400 < 0.001
Hyperglycemia awareness rate[n(%)] 18(25.0) 72(100.0) 86.400 < 0.001
Treatment rates for hyperglycemia[n(%)] 0(0) 70(97.2) 136.216 < 0.001
Use of GLP⁃1 agonists[n(%)] 0(0) 3(4.2) 3.064 0.080
Use of SGLT⁃2 inhibitors[n(%)] 0(0) 21(29.2) 24.585 < 0.001
Accomplishment rate of the target blood glucose[n(%)] 6(8.3) 51(70.8) 58.802 < 0.001
Accomplishment rate of the target blood lipids[n(%)] 18(25.0) 37(51.4) 10.620 0.001
Accomplishment rate of the target blood pressure[n(%)] 50(69.4) 60(83.3) 3.850 0.050
Accomplishment rate of consolidated target[n(%)] 7(9.7) 16(22.2) 4.191 0.041
SCAS detection rate[n(%)] 45(62.5) 33(45.8) 4.028 0.045
[15]
脉粥样硬化和冠心病的风险增加 10% 。在韩国 的荟萃分析发现,在校正年龄、性别、糖尿病病程、
进行的一项关于无传统心血管危险因素受试者 收缩压后,DPN仍与至少一项动脉硬化指标呈正相
SCAS 的研究中发现,BMI 与 SCAS 独立相关 [16] 。一 关 [21] 。中国一项针对 2 781 例 T2DM 患者 SCAS 与
项针对我国 218 例 T2DM 的队列研究表明,肥胖 DR发病率相关的前瞻性研究发现,SCAS与DR发生
(BMI≥28 kg/m )是T2DM合并动脉粥样硬化的独立 风险增加相关 [22] 。本研究在新诊断的T2DM人群中
2
危险因素并且有助于预测T2DM合并动脉粥样硬化 证实了以上结果,表明糖尿病微血管并发症与动脉
的发生风险 [17] 。本研究在新诊断T2DM人群中证实 粥样硬化的发生密切相关,这可能与免疫介导的炎
了 BMI 是 SCAS 的危险因素。既往研究表明 eGFR 症反应、内皮细胞活化和氧化应激引起的慢性炎症
低的糖尿病患者发生心血管事件的风险较高 [18] ,日 有关 [23] 。既往研究显示SCAS的传统影响因素还包
本一项针对 338 例 T2DM 患者的横断面研究表明 括年龄、性别、血脂等,但本研究未发现明显相关
CIMT 与 eGFR 呈负相关 [19] 。多项研究表明,T2DM 性,可能的原因包括:①研究人群不同;②分组方法
患者 DPN 与动脉粥样硬化相关指标和心血管事件 不同;③尽管本研究在患者入组前排除了他汀类药
相关。一项针对 292 例 T2DM 男性患者的研究表 物治疗的干扰,单因素分析中也看到了血脂异常与
明,伴有DPN的患者IMT显著高于不伴有DPN的患 心血管疾病风险之间的关系,但多因素Logistic回归
者,并且神经传导速度与 IMT 显著负相关 [20] 。近期 分析结果显示这种相关性不显著,可能存在其他影
一项关于糖尿病患者动脉硬化和神经病变相关性 响血脂的药物干扰。