Page 67 - 南京医科大学学报自然科学版
P. 67
第42卷第9期 谢智惠,吴 平,高敏国. 联合检测手术前后外周血乳酸脱氢酶与白蛋白比值变化对结肠癌预后的
2022年9月 评估价值[J]. 南京医科大学学报(自然科学版),2022,42(09):1259-1264,1278 ·1261 ·
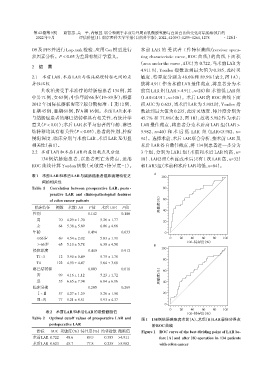
OS 及 PFS 并进行 Log⁃rank 检验,应用 Cox 模型进行 术前 LAR 的 受试者工作特征曲线(receiver opera⁃
多因素分析。P < 0.05为差异有统计学意义。 ting characteristic curve,ROC 曲线)的曲线下面积
(area under the curve,AUC)为 0.722,当术前 LAR 为
2 结 果
4.911 时,Youden 指数达到最大值为 0.385,此时灵
2.1 术前LAR、术后LAR与临床病理特征之间的差 敏度、特异度分别为 48.6%和 89.9%(表 2,图 1A);
异性比较 故将 4.911 作为术前 LAR 最佳截点,将患者分为术
共收治接受手术治疗的结肠癌患者 134 例,其 前高 LAR 组(LAR>4.911,n=28)和 术前低 LAR 组
中男71例,女63例;中位年龄66岁(19~89岁);根据 (LAR≤4.911,n=106)。术后 LAR 的 ROC 曲线下面
2012 年国际抗癌联盟第 7 版分期标准:Ⅰ期 12 例, 积AUC为 0.623,当术后LAR为 5.982时,Youden 指
Ⅱ期45例,Ⅲ期61例,ⅣA期16例。术前LAR水平 数达到最大值为 0.235,此时灵敏度、特异度分别为
与结肠癌患者的淋巴结转移具有相关性,有统计学 45.7% 和 77.8%(表 2,图 1B);故将 5.982 作为术后
意义(P<0.01);术后 LAR 水平与患者的年龄、淋巴 LAR 最佳截点,将患者分为术后高 LAR 组(LAR>
结转移均具有相关性(P<0.05),患者的性别、肿瘤 5.982,n=40)和 术 后 低 LAR 组(LAR≤5.982,n=
侵犯深度、临床分期与术前 LAR、术后 LAR 无明显 94)。选择术前、术后LAR联合分析,按术前LAR 及
相关性(表1)。 术后 LAR各自最佳截点,将 134例患者进一步分为
2.2 术前LAR和术后LAR的最佳截点及分组 3 个组,分别为 LAR1 组(术前和术后 LAR 均高,n=
134 例结肠癌患者,以患者死亡为终点,运用 18)、LAR2 组(术前或术后只有 1 次 LAR 高,n=32)
ROC 曲线计算 Youden 指数(灵敏度+特异度-1)。 和LAR3组(术前和术后LAR均低,n=84)。
表1 术前LAR和术后LAR与结肠癌患者临床病理特征之 A 100
间的相关性
Table 1 Correlation between preoperative LAR,posto ⁃ 80
perative LAR and clinicopathological features
of colon cancer patients ( % ) 60
临床特征 例数 术前LAR P值 术后LAR P值 灵敏度
性别 0.142 0.180 40
男 070 4.29 ± 1.70 5.26 ± 1.77
20
女 064 5.38 ± 5.89 6.06 ± 4.66
年龄 0.494 0.033 0
≤66岁 069 4.54 ± 2.02 5.03 ± 1.91 0 20 40 60 80 100
100-特异度(%)
>66岁 065 5.10 ± 5.78 6.30 ± 4.50 B
侵犯深度 0.440 0.912 100
T1~3 012 3.90 ± 0.49 5.75 ± 1.70
80
T4 122 4.90 ± 4.47 5.64 ± 3.60
淋巴结转移 0.003 0.018 ( % ) 60
否 099 4.16 ± 1.12 5.23 ± 1.72
是 035 6.65 ± 7.94 6.84 ± 6.06 灵敏度 40
临床分期 0.205 0.269
Ⅰ~Ⅱ 057 4.27 ± 1.29 5.26 ± 1.58 20
Ⅲ~Ⅳ 077 5.21 ± 5.51 5.93 ± 4.37
0
60
40
表2 术前LAR和术后LAR的最佳截断值 0 20 100-特异度(%) 80 100
Table 2 Optimal cutoff values of preoperative LAR and 图1 134例结肠癌患者术前(A)、术后(B)LAR最佳分界点
postoperative LAR 的ROC曲线
指标 AUC 灵敏度(%)特异度(%) 约登指数 截断值 Figure 1 ROC curve of the best dividing point of LAR be⁃
术前LAR 0.722 48.6 89.9 0.385 >4.911 fore(A)and after(B)operation in 134 patients
术后LAR 0.623 45.7 77.8 0.235 >5.982 with colon cancer