Page 98 - 南京医科大学自然版
P. 98
第44卷第6期
·834 · 南 京 医 科 大 学 学 报 2024年6月
垂直于肺动脉及主动脉管壁测量主肺动脉直径 中的“Circularity”功能,设置圆度范围0.9~1.0,以排除
(main pulmonary artery diameter,MPA)和升主动脉 斜行走形的肺小血管;③ 进行3个层面CSA的总和计
直径(ascending aorta,AAo),计算 MPA 与 AAo 直径 算,CSA<5、CSA5- 10分别代表 CSA<5 mm 肺小血管的
2
的比值(MPA/AAo)。 CSA之和及CSA 5~10 mm 肺小血管的CSA之和;④
2
1.2.3 %CSA的定量测量 使用“Adjust”中“Threshold”的功能将图像的临界值调
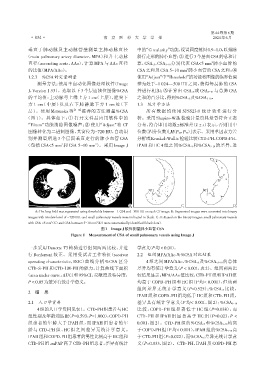
测量方法:使用半自动化图像处理软件(Image 整为处于-1 024~-500 HU之间,获得每层肺的 CSA
J,Version 1.53)。选取以下3个层面轴位图像%CSA 并进行相加;⑤计算出 CSA<5或 CSA5-10 与总肺 CSA
的平均值:主动脉弓上缘上方 1 cm(上层),隆突下 之和的百分比,得到%CSA<5及%CSA5-10。
方 1 cm(中层)以及右下肺静脉下方 1 cm 处(下 1.3 统计学方法
层)。使用 Matsuoka 等 [9- 10] 推荐的方法测量%CSA 所有数据均使用 SPSS23.0 统计软件进行分
(图 1)。具体如下:① 打开文件后应用软件中的 析。采用Shapiro⁃Wilk 检验计量资料是否符合正态
“Filters”功能消除图像噪声;② 使用“Adjust”将 CT 分布,符合即用均数±标准差(x ± s)表示,否则用中
图像转化为二进制图像,其窗位为-720 HU,自动识 位数(四分位数)[M(P25,P75)]表示。采用单因素方差
别并测量所选 3 个层面垂直走行的肺小血管 CSA 分析或Kruskal⁃Wallis 检验比较CTD⁃PH、COPD⁃PH、
2
2
(包括 CSA<5 mm 和 CSA 5~10 mm )。采用 Image J IPAH 和 HC 4 组之间%CSA<5和%CSA5-10的差异,进
A B C D
A:The lung field was segmented using thresholds between -1 024 and -500 HU on each CT image. B:Segmented images were converted into binary
images with window level of -720 HU,and small pulmonary vessels were indicated in black. C,D:Based on the binary images,small pulmonary vessels
2
2
with CSA <5 mm(C)and CSA between 5-10 mm(D)were automatically identified(black dots).
图1 Image J软件测量肺小血管CSA
Figure 1 Measurement of CSA of small pulmonary vessels using Image J
一步采用 Dunette T3 检验进行组间两两比较,并进 学意义(P均 < 0.01)。
行 Bonferroni 较正。采用受试者工作特征(receiver 2.2 组间MPA/AAo及%CSA对比结果
operating characteristic,ROC)曲线分析%CSA 区分 4 组之间 MPA/AAo、%CSA<5及%CSA<5-10的总体
CTD⁃S⁃PH 和CTD⁃LM⁃PH 的能力,计算曲线下面积 差异均有统计学意义(P < 0.001,表2)。组间两两比
(area under curve,AUC)和95%CI、灵敏度及特异度, 较结果显示:MPA/AAo值比较,CTD⁃PH组和IPAH组
P < 0.05为差异有统计学意义。 均高于 COPD⁃PH 组和 HC 组(P 均< 0.001),但该两
组间差异无统计学意义(P=0.525);%CSA<5 比较,
2 结 果
IPAH组和COPD⁃PH组均低于HC组和CTD⁃PH组,
2.1 人口学资料 差异具有统计学意义(P 均< 0.001,图 2);%CSA5-10
4组的人口学资料见表1。CTD⁃PH组患者与HC 比较,COPD⁃PH 组显著低于 HC 组(P=0.038),而
组性别及年龄均匹配(P=0.593,P=1.000),COPD⁃PH CTD⁃PH 和 IPAH 组显著高于 HC 组(P=0.023,P <
组患者的年龄大于 IPAH 组,而 IPAH 组患者的年 0.001,图 2)。CTD⁃PH 组的%CSA<5和%CSA5-10均高
龄与 CTD⁃PH 组、HC 组之间差异无统计学意义。 于COPD⁃PH组(P均< 0.001),IPAH组的%CSA5-10高
IPAH组和COPD⁃PH组患者的男性比例高于HC组和 于CTD⁃PH组(P=0.022),而%CSA<5差异无统计学意
CTD⁃PH组,mPAP高于CTD⁃PH组患者,差异有统计 义(P=0.833,图 2)。CTD⁃PH、IPAH 及 COPD⁃PH 患