Page 73 - 南京医科大学学报自然科学版
P. 73
第41卷第3期 杨 静,史兆春,戚志强,等. 血小板⁃中性粒细胞比值与急性脑梗死患者神经功能损害及预后的
2021年3月 相关性研究[J]. 南京医科大学学报(自然科学版),2021,41(03):376-380 ·379 ·
表 3 急性脑梗死患者各指标与神经功能损害、风险预测、 后不良组入院时PNR水平明显降低,两组间差异有
预后的相关性 统计学意义(P < 0.05);大梗死体积组与小梗死体积
mRS NIHSS Essen 组 PNR 水平差异无统计学意义(P > 0.05);多因素
指标
r值 P值 r值 P值 r值 P值
Logistic 回归分析显示,PNR、PLR、PWR水平与急性
血小板 0.049 0.546 -0.021 0.794 -0.062 0.443
缺血性脑卒中(acute ischemic stroke,AIS)3 个月预
白细胞 0.215 0.007 0.139 0.086 0.174 0.030
后相关。提示,PNR 可能是预测 AIS 预后的独立保
淋巴细胞 -0.206 0.010 -0.175 0.030 -0.141 0.080
中性粒细胞 0.268 0.001 0.193 0.016 0.215 0.007 护因子,PNR 水平对急性缺血性脑梗死 3 个月预后
的预测准确率高于 PLR 和 PWR。PNR 水平可作为
PWR -0.139 0.084 -0.122 0.131 -0.204 0.011
PLR 0.216 0.007 0.145 0.073 0.069 0.395 AIS 预后的独立保护因素。本研究与以上报道类
PNR -0.239 0.003 -0.199 0.013 -0.245 0.002 似,与ACI预后良好组比较,预后不良组性别、年龄、
冠心病、NIHSS评分、TOAST分型、白细胞计数、淋巴
细胞计数、中性粒细胞计数、PLR 和 PNR,差异有统
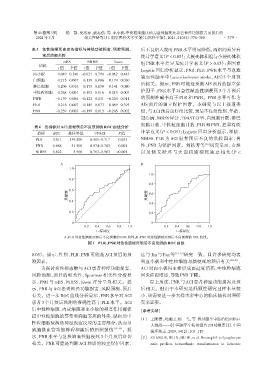
表4 各指标对ACI患者预后不良预测的ROC曲线分析
指标 AUC 最佳界值 95%CI P值 计学意义(P < 0.05);Logistic 回归分析显示,年龄、
NIHSS、PLR 为 ACI 患者预后不良的危险因素,男
PLR 0.611 139.200 0.505~0.717 0.033
PNR 0.668 051.500 0.574~0.763 0.001 性、PNR 为保护因素。刘铁芳等 [16] 研究显示,女性
NIHSS 0.822 005.500 0.763~0.903 <0.001 以 及 侧 支 循 环 与 大 面 积 脑 梗 死 独 立 相 关(P <
A B
1.0
1.0
0.8
0.8
0.6
灵敏度 灵敏度 0.6
0.4
0.4
0.2 0.2
0 0
0.0 0.2 0.4 0.6 0.8 1.0 0.0 0.2 0.4 0.6 0.8 1.0
1-特异度 1-特异度
A:PLR对急性脑梗死预后不良预测的ROC曲线;B:PNR对急性脑梗死预后不良预测的ROC曲线。
图1 PLR、PNR对急性脑梗死预后不良预测的ROC曲线
0.05)。提示,性别、PLR、PNR 可能是 ACI 预后的预 这与 Jin 与 Pan 等 [14-15] 研究一致。且许多研究均表
测因素。 明血小板和中性粒细胞与脑梗死的预后有关 [20-21] ,
为探讨炎性标志物与 ACI 患者神经功能损害、 ACI 时血小板因血栓形成而过度消耗,中性粒细胞
风险预测、预后的相关性,Spearman 相关性分析显 因炎症而增加,导致PNR下降。
示,PNR 与 mRS、NIHSS、Essen 评分呈负相关。提 综上所述,PNR 与 ACI 患者神经功能损害及预
示,PNR 与 ACI 患者神经功能损害、风险预测、预后 后相关。但由于本研究是回顾性研究且样本量较
有关。进一步 ROC 曲线分析显示,PNR 水平对 ACI 小,故需要进一步大样本多中心的临床随机对照研
患者 3 个月预后预测的准确性高于 PLR 水平。ACI 究来证实。
后中性粒细胞、内皮细胞和血小板的相互作用都促 [参考文献]
进中性粒细胞的募集和向脑实质的外渗,缺血后中
[1] 王陇德,刘建民,杨 弋,等. 我国脑卒中防治仍面临巨
性粒细胞浸润是神经炎症反应的主要部分,从而导
大挑战——《中国脑卒中防治报告2018》概要[J]. 中国
致脑微血管功能障碍和随后的组织损伤 [17-19] 。提
循环杂志,2019,34(2):105-119
示,PNR 水平与急性缺血性脑梗死 3 个月预后密切 [2] ZHANG R,WU X,HU W,et al. Neutrophil⁃to⁃lymphocyte
相关。PNR 可能是判断 ACI 预后的独立保护因素, ratio predicts hemorrhagic transformation in ischemic