Page 96 - 南京医科大学学报自然科学版
P. 96
第43卷第4期
·534 · 南 京 医 科 大 学 学 报 2023年4月
表3 不同级别BPD血清TNC水平 1.0
Table 3 Serum TNC levels of different levels of BPD
(x ± s) 0.8
组别 TNC(ng/mL)
Ⅰ级BPD组(n=13) 109.49 ± 10.69 0.6
Ⅱ级BPD组(n=8) 132.75 ± 15.55 灵敏度
Ⅲ级BPD组(n=10) 140.21 ± 15.79
0.4
F值 15.607
P值 < 0.001
0.2 AUC=0.881
180 r=0.617
0
P < 0.001
0.2 0.4 0.6 0.8 1.0
160 1-特异度
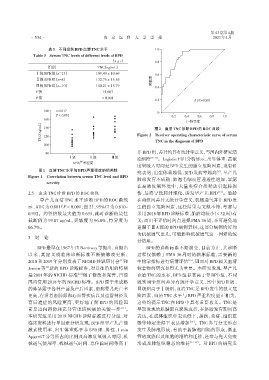
( ng/mL) 140 图2 血清TNC诊断BPD的ROC曲线
TNC 120 Figure 2 Receiver operating characteristic curve of serum
TNC in the diagnosis of BPD
100
非 BPD 组,差异均具有统计学意义,与国内外研究结
80
Ⅰ级 Ⅱ级 Ⅲ级 [12-13]
论相符 。Logistic回归分析显示,出生体重、高浓
BPD严重程度
度氧吸入时间是BPD发生的独立危险因素,现有研
图1 血清TNC水平与BPD严重程度的相关性 究表明,出生体重越低,BPD 发病率越高 ,早产儿
[8]
Figure 1 Correlation between serum TNC level and BPD 肺部发育不成熟,肺泡毛细血管通透性增加,暴露
severity
在高浓度氧环境中,大量炎症介质释放引起肺损
2.5 血清TNC诊断BPD的ROC曲线 伤,最终导致肺纤维化,诱发早产儿 BPD [14] 。胎龄
早产儿血清 TNC 水平诊断 BPD 的 ROC 曲线 在两组间差异无统计学意义,机械通气并非BPD发
示,AUC 为 0.881(P < 0.001,图 2),95%CI 为 0.810~ 生的独立危险因素,这些结果与文献不符,考虑与
0.952。约登指数最大值为 0.635,此时诊断的最佳 采用2018年BPD诊断标准,胎龄均较小(< 32周)有
截断值为 99.87 ng/mL,灵敏度为 96.8%,特异度为 关;而由于评估时间点选择PMA 36周,不可避免地
66.7%。 遗漏了ⅢA 级的 BPD 病例资料,这部分病例恰好均
为机械通气患儿,可能影响机械通气这一因素的统
3 讨 论
计结果。
BPD最早在1967年由Northway等提出,自提出 BPD 的诊断标准不断演变,目前为止,其诊断
以来,其定义或临床诊断标准不断被修改更新, 过程仅依赖于 PMA 36 周时的临床标准,需要新的
[7]
2018 和 2019 年分别发表了 NICHD 共识研讨会 和 生物学指标进行病情评估 [15] ,因而对BPD相关血清
[9]
Jensen 等 新的 BPD 诊断标准,对以往沿用的特别 标志物的研究显得尤为重要。本研究发现,早产儿
是 2001 年的 NICHD 标准 [10] 做了修改和完善,目前 血清 TNC 的水平,BPD 组显著高于非 BPD 组,不同
国内常用 2018 年的 NICHD 标准。BPD 源于未成熟 级别 BPD 组间差异有统计学意义,其中 BPDⅡ级、
的肺暴露于各种产前及产后因素,患病婴儿死亡率 Ⅲ级组高于Ⅰ级组,血清TNC是BPD发生的独立危
更高,存活者患肺部和心血管疾病以及遗留神经发 险因素,血清 TNC 水平与 BPD 严重程度呈正相关,
育后遗症的风险更高,更好地了解 BPD 的风险因 这些均提示 TNC 在 BPD 中具有重要意义。TNC 是
素是迈向预防和充分管理该疾病的关键一步 [11] 。 早期发现的肌腱蛋白家族成员,在胚胎发育期间高
本研究组采用 2018 NICHD 诊断标准进行分组,对 表达,在成体组织中表达低下,损伤、炎症、组织重
临床资料进行单因素分析发现,BPD 组早产儿产前 塑等特定条件下表达增加 [16] 。TNC 参与分支形态
激素使用率、出生体重低于非 BPD 组,男性、1 min 发生及肺泡形成,有助于新肺泡间隔的形成、微血
Apgar≤7 分等所占的比例及高浓度氧吸入时间、机 管的成熟以及细胞的增殖和迁移,还参与先天免疫
械通气使用率、机械通气时间、总住院时间等高于 形成及肺组织稳态的维持 [17-19] 。对 BPD 的研究发